Запись онлайн:
Боль в спине
 С болью в спине хотя бы раз в жизни сталкивался каждый человек. По данным различных научных исследований, распространеннос
С болью в спине хотя бы раз в жизни сталкивался каждый человек. По данным различных научных исследований, распространеннос
Проблема болей в спине знакома человечеству давно. Первым описанием поясничной боли с иррадиацией в ногу принято считать рукопись английского врача Р. Кука, созданную в середине 15 века и хранящуюся в библиотеке Британского музея.
Почему же это заболевание так распространено? Считается, что адаптация человека к прямохождению потребовала определенных эволюционных изменений в опорно- двигательном аппарате. Возросла нагрузка на позвоночник и межпозвоночные диски (хрящевые прослойки между двумя соседними позвонками), в результате чего развиваются дегенеративные изменения в самих позвонках и межпозвоночных дисках. Развитию дегенеративных изменений способствуют повторные травмы, избыточная статическая и динамическая нагрузка на позвоночник (избыточный вес, подъем тяжестей, длительное пребывание в неудобной позе). Межпозвонковый диск постепенно теряет воду, ссыхается, утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем появляются трещины. Центральная часть диска (пульпозное ядро) по этим трещинам выходит за пределы диска, формируя протрузию (выпячивание). При травме или интенсивной нагрузке протрузия может скачкообразно увеличиться. При этом в позвоночный канал выпячивается пульпозное ядро и часть фиброзного кольца диска. Это образование уже называется грыжей диска. Грыжа обычно сохраняет связь с телом диска, но иногда ее фрагменты выпадают в позвоночный канал. Грыжа может сдавливать спинномозговой корешок, проходящий через позвоночный канал или межпозвонковое отверстие, и приводить к нарушению функции нервного корешка (так называемая радикулопатия, ранее обозначавшаяся как «пояснично- крестцовый радикулит»).
Однако, признаки радикулита, или, правильнее, радикулопатии, выявляются только у 2-5% заболевших. Гораздо чаще причиной боли служит раздражение болевых рецепторов мышц, суставов, связок. В одних случаях боль связана с патологией позвоночника (вертеброгенная боль, составляющая более 90% всех случаев боли в спине). В более редких случаях боль в спине не связана с патологией позвоночника (имеет невертеброгенное происхождение). Например, боль в спине может быть обусловлена заболеваниями внутренних органов: почки, поджелудочная железа, гинекологические болезни (висцерогенная боль), артрозом тазобедренных суставов, опухолями спинного мозга, воспалительными заболеваниями позвоночника и суставов (остеомиелит, спондилит).
По локализации боли выделяют:
- люмбалгию (боль в пояснице),
- люмбоишиалгию (боль в пояснице с иррадиацией в ногу),
- торакалгию (боль в грудном отделе позвоночника),
- цервикалгию (боль в шейном отделе позвоночника),
- цервико- брахиалгию (боль в шейном отделе позвоночника с иррадиацией в руку).
Поскольку боль в спине иногда может быть симптомом серьезных заболеваний ( в том числе, онкологических), то какие же симптомы должны настораживать и указывать на серьезные причины ее возникновения?
Симптомы при боли в спине, которые должны Вас насторожить:
- Усиление боли в покое или в ночное время
-
Нарастание интенсивности боли в течение недели и более
-
Онкологическое заболевание в анамнезе
-
Хроническое инфекционное заболевание в анамнезе
-
Травма в анамнезе
-
Длительность боли свыше 1 месяца
-
Лечение препаратами кортикостероидов (преднизолон, дексаметазон) в анамнезе
-
Необъяснимая лихорадка
-
Необъяснимое снижение веса тела
-
Необычный характер боли: ощущение проходящего электрического тока, приступообразнос
ть боли, жгучий ее характер -
Необычное распространение боли (опоясывающая, отдающая в живот, промежность)
-
Связь боли с приемом пищи, дефекацией, мочеиспусканием, половым сношением
-
Сопутствующие боли проблемы с желудком, кишечником, почками, изменения в анализе крови (анемия, воспалительные изменения в крови)
-
Быстро прогрессирующая слабость в руке или ноге, похудание мышц, онемение в руке или ноге.
Таким образом, если вас часто беспокоит боль в позвоночнике вам необходимо обратиться на прием к неврологу. Если же вы заметили у себя какой- либо из настораживающих симптомов, перечисленных выше, визит к врачу откладывать нельзя.
Пациентам с болью в спине обычно назначается обследование:
Для исключения болей невертеброгенног
Чем же лечат неспецифические боли в спине?
Как правило, для снятия болевого синдрома назначаются обезболивающие препараты. Обычно используются препараты из группы нестероидных противовоспалите
При выраженном болевом синдроме, для облегчения боли применяют полужесткий корсет на поясничный отдел позвоночника (или воротник на шейный отдел позвоночника). Носят корсет 2-4 часа в день. Однако, длительное использование корсета не рекомендуется, так как приводит к атрофии собственных мышц спины.
Как правило, боль в спине сочетается с патологическим спазмом мышц спины. Симптомами патологического спазма мышц являются ее «плотность» при ощупывании, болезненность при надавливании на мышцу, наличие ноющей, свербящей, давящей боли в спине. Боль усиливается при движении, иногда достигает уровня «прострела» и стихает в покое. Мышца скована, ограничены ее движения (трудно потянуться за предметом, наклониться в сторону). При наличии болезненного мышечного спазма назначаются препараты из группы миорелаксантов, то есть, лекарства, снимающие спазм мышц. Это такие препараты как мидокалм, баклофен, сирдалуд. Длительность их приема определяется лечащим врачом в зависимости от выраженности и длительности мышечного спазма.
Как правило, при неспецифических болях в спине назначаются также витамины группы В (при отсутствии аллергической реакции на их прием) в инъекциях или таблеттированной форме. Могут назначаться также сосудистые препараты, улучшающие кровоснабжение нервных корешков (трентал, никотиновая кислота и другие).
При отсутствии противопоказаний
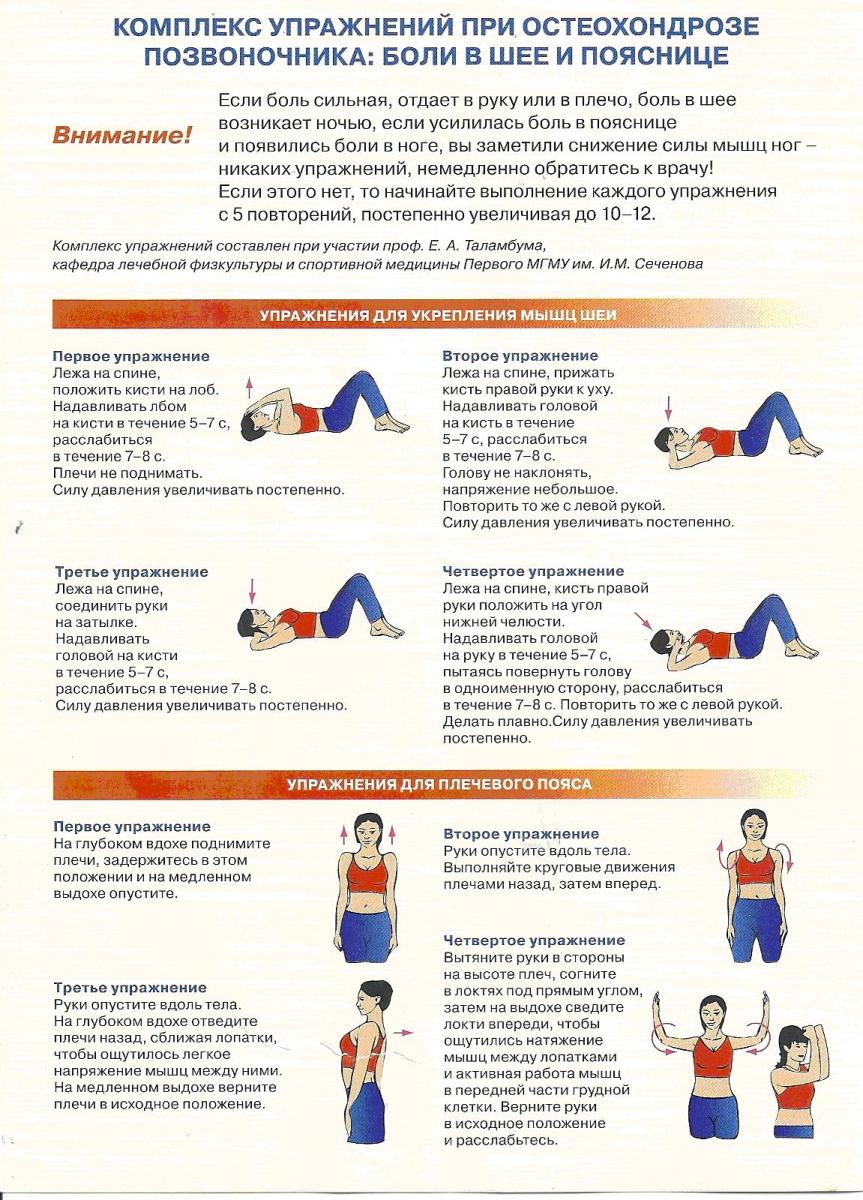
Когда боль на фоне лечения становится менее выраженной, к лечению обязательно добавляют лечебную физкультуру. Упражнения направлены на формирование «мышечного корсета» вокруг позвоночника, на растяжение спазмированных мышц. Регулярные занятия лечебной физкультурой надо продолжать и после снятия обострения. Это поможет избежать обострений заболевания и в дальнейшем. Для позвоночника полезны также занятия плаваньем.
Не рекомендуются подъемы тяжестей, особенно из наклонного положения, прыжки, резкие движения. Это может спровоцировать обострение боли в спине.